糖尿病这一席卷全球的慢性疾病,如今在中国已有惊人的1.4亿患者基数(来自国际糖尿病联盟IDF数据),且仍在持续高位增长。在庞大的患病群体中,血糖控制不佳却是普遍性问题。如果血糖控制不好,容易诱发各种并发症,如心血管疾病、神经病变、肾病等,导致患者健康生活质量下降,住院率上升。
近年来,数字医疗技术的飞速发展,为糖尿病血糖管理带来全新解决方案——通过数字化技术与全病程管理结合,实现数据驱动的诊疗策略、个性化护理及自我管理赋能,从而改善血糖水平、降低并发症风险并提升患者生活质量。
可以说,数字医疗正在重塑传统慢病管理模式,推动糖尿病防治迈向个体化、智能化、协同化,进一步提升血糖管理水平。
数字化驱动全院协作,构建智能血糖管理新生态
数据显示,我国住院患者中糖尿病患病率高达38%,其中80%以上来自非内分泌科室,近1/3患者血糖控制不佳。在这背后,凸显了非内分泌专科医护人员对血糖管理相关专业知识及技能掌握不足、专科会诊响应不及时、管理随访过程不连续等问题。
近日,中山大学附属第三医院教授蔡梦茵在“2025糖尿病数字管理大会”上指出,以内分泌科为依托的虚拟病区和智慧化血糖管理必将成为院内血糖管理的新形态。
据了解,目前越来越多的医院开始建立全院协作机制,引入全方位智能血糖管理系统。这一系统通过全院血糖管理一体化的顶层设计,打通科室间的数据孤岛壁垒,建立以内分泌科为主导的多学科协作模式;通过血糖数据中心大屏展示,对每日各科室病患血糖情况一目了然,可实时监测管理高低血糖患者,对于危急值进行预警,及时会诊,为患者制定个体化方案、血糖控制目标及随访计划;使每位患者的血糖水平得到有效控制,以减少因糖代紊乱所致的相关疾病死亡率、感染等,缩短术前等待时间、住院时间。
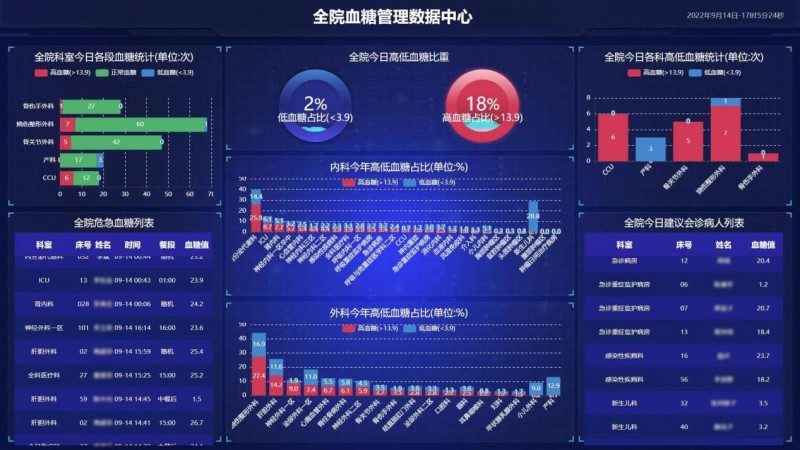
借助统一部署的智能血糖管理系统,患者的血糖数据、用药记录、检查结果不再是某个科室的事情,而是多科室协作的结果。“以前需要反复调阅不同科室记录,现在一个系统尽览无遗,多学科会诊效率显著提升。”某医院内分泌科医生表示。
而“虚拟病房”同样也是基于院内血糖信息化管理系统,实现内分泌科和非内分泌科血糖管理的无缝衔接。
具体来说,就是利用信息化技术,结合院内住院患者信息管理系统及血糖监测数据管理系统,内分泌专科医师和护士可通过管理系统及时、动态了解患者血糖波动情况,使院内任一科室血糖异常患者都能及时有效接受糖尿病教育、监测及治疗方案。
结合各个科室的高血糖患者的情况及科室实际需求,在系统设置血糖危机值预警范围后,全院超出血糖范围的患者将会自动纳入血糖“虚拟病房”,内分泌科医师一方面可以在系统中查询患者的基本信息、病史、医嘱、实时血糖数据以及各项检验检查指标;另一方面也可以及时优化调整降糖方案,内分泌科巡泵专职护士立即到相应专科进行胰岛素泵数据设置、调整。
《医院内虚拟病区智慧化血糖综合管理专家共识(2025版)》指出,虚拟病区适用于所有院内高血糖患者,尤其建议将低血糖风险高、血糖波动较大、围术期、妊娠期院内高血糖患者纳入管理,实现全程智慧化的院内血糖监控。
信息化解决方案下沉基层,为分级诊疗注入科技动力
目前,我国糖尿病防控面临患病率高,而知晓率、治疗率、控制率均较低的严峻形势。对此,中南大学湘雅二医院教授周智广指出,糖尿病已成为我国慢病防控的重点病种,需要做到“关口向预防前移,重心向基层下沉”。
这一观点指向糖尿病管理的关键路径:依托分级诊疗制度,让防控力量扎根在基层。当前,国家卫健委持续推进紧密型县域医共体建设,明确要求推动常见慢性病防治服务下沉。在这一战略框架下,基层医疗机构被赋予核心角色:承担起辖区内糖尿病患者首诊、稳定期随访、健康教育与生活方式干预等重任;上级医院则聚焦疑难重症诊疗、制定个性化方案,并通过技术帮扶与远程协作,持续赋能基层。双向转诊机制的完善,以确保患者获得连续、顺畅的健康管理服务。
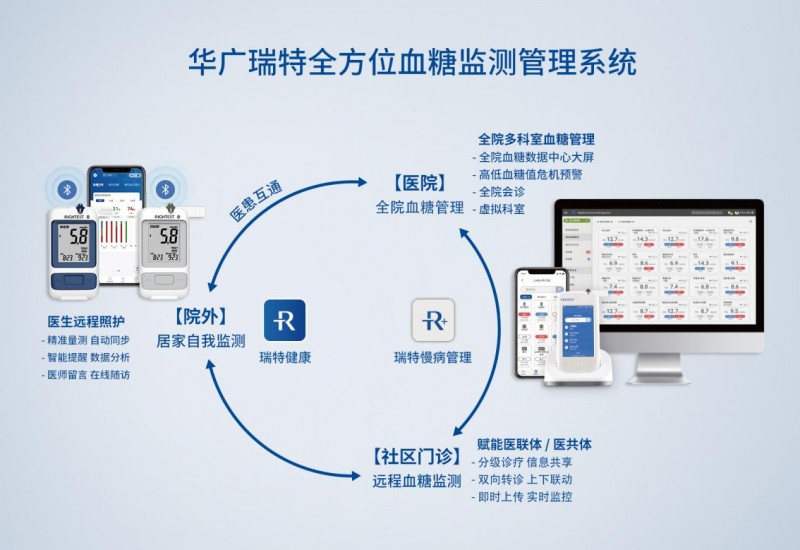
然而,基层医疗能力的提升亟需突破技术瓶颈。近年来,以华广瑞特血糖管理系统为代表的信息化解决方案,正逐步在基层医院落地应用,为分级诊疗注入科技动力。该系统以信息化建设为落脚点,建立“三级医院糖尿病诊疗中心+二级区级医院+基层医疗卫生服务机构+家庭医生”糖尿病一体化管理模式(“四位一体”模式),打通了“市-区-社区”三级服务流程,实现“以人为核心”的整合型全程血糖健康管理,有效提升了区域慢性病服务管理水平。

在某地级医院试点中,上线该系统后,基层糖尿病规范管理效率提升了近40%,患者复诊依从性与血糖达标率均呈现积极改观。
糖尿病防控的“关口前移”与“重心下沉”,不仅是对疾病流行趋势的主动回应,更是“健康中国”战略在慢性病领域的重要实践。随着分级诊疗制度的深化落实,以智能血糖管理系统等科技手段在基层的广泛赋能,一条以基层为重心、预防为导向、患者获益的糖尿病防控之路正加速铺就。